Queratocone: o que é, causas e consequências
O queratocone é uma deformação progressiva da córnea que ocorre como consequência de outras patologias, fatores genéticos, hábitos, entre outras causas. A presença desta condição causa limitações oculares que servem de alerta para si.
O queratocone pode ser tratado com a adaptação de lentes e outros procedimentos de defesa, com elevadas percentagens de eficácia, o que permite restabelecer a saúde ocular do paciente.
Para saber mais sobre queratocone, convidamo-lo a ler as seguintes linhas onde ofereceremos detalhes sobre as suas características, sintomas e tratamentos a que recorrer, sempre na mão de especialistas em oftalmologia.
Vamos explicar-lhe o que é a córnea e qual é a sua função
A córnea é um tecido fino, transparente, em forma de cúpula, localizado na parte frontal do globo ocular, em frente à íris e à pupila. Através da córnea a luz entra no olho e depois chega à retina, na parte de trás do olho.
A retina transforma a luz em sinais que são enviados para o cérebro, cumprindo o processo através do qual percebemos imagens com o nosso sentido de visão. Para cumprir este propósito, a córnea deve permanecer estável, sem obstáculos que a impeçam de focalizar e transmitir luz.
Quando sofremos de uma deformação ou alteração refrativa, deixamos de observar as imagens corretamente. Isto é o que acontece quando sofre de queratocone.
O que é queratocone?
Quando a córnea, que é a parte externa e transparente do olho, perde a sua forma redonda e é projetada para fora da zona do olho, assumindo uma aparência cónica, estamos na presença de queratocone. Isto acontece devido a um processo de desbaste da membrana.
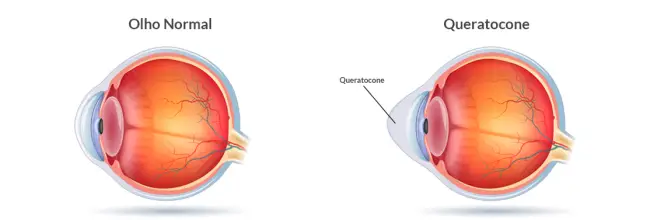
Quando a córnea perde a sua forma redonda, a visão fica distorcida. Atividades como a leitura ou a condução tornam-se limitadas, porque está a captar imagens de forma inadequada. A visão turva é um aviso de que algo não está a funcionar corretamente dentro do olho.
Esta doença progressiva está associada a uma diminuição das fibras de colagénio que compõem e reforçam a córnea. Como resultado, a córnea torna-se frágil e perde a sua forma. Caso suspeite que sofre desta condição, deve consultar o seu oftalmologista.
O queratocone pode ser corrigido com o uso de lentes quando está na fase inicial. Algumas pessoas têm de recorrer a uma operação para uma solução definitiva. Esta doença afeta ambos os olhos, embora com maior ênfase num deles.
Quais são as causas do queratocone?
Embora a origem do queratocone ainda esteja em fase de investigação, existem vários sinais que lhe podem indicar esta patologia, e é importante estar atento a eles. A deteção precoce de qualquer doença faz a diferença nos resultados.
Condições sistémicas e outras condições pré-existentes
As causas ou desencadeadores do ceratocone incluem a síndrome de Ehlers-Danlos, a retinite pigmentosa, a síndrome de Down e a osteogênese imperfeita. Acredita-se também que exista uma tendência genética para desenvolver queratocone.
Está também associada à apneia do sono, asma, amaurose congênita de Leber, síndrome de Marfan e síndrome da córnea frágil.
Fatores hereditários
Caso alguém da sua família tenha histórico desta doença, é provável que desenvolva esta patologia. De acordo com a American Academy of Ophthalmology, 1 em cada 10 pessoas com queratocone tem um familiar com a condição.
Se tem histórico, é recomendado que consulte um especialista para um exame oftalmológico completo. O mesmo deve ser feito para os seus filhos, antes da adolescência.
A idade também conta
O queratocone começa a manifestar-se durante a puberdade e adolescência, razão pela qual os exames de rotina desde tenra idade permitem a sua deteção e tratamento de forma atempada. Até aos 30 anos de idade é possível desenvolver a condição, embora nas pessoas mais velhas ela não esteja permanentemente excluída.
Inflamação pode desencadear o queratocone
Algumas alergias, crises asmáticas e doenças oculares geram processos inflamatórios e são suscetíveis a afetar a córnea e levar à deformação do tecido córneo.
Hábitos que danificam a córnea e causam queratocone
Algo tão comum como esfregar os olhos, pode causar mais danos do que possa pensar. Quando faz isso com força, pode até magoar a córnea, assim como acelerar o processo de deformação da córnea.
Se a tendência para coçar ou esfregar a área dos olhos estiver relacionada com algum tipo de comichão, pode ter uma alergia, e seria melhor tratá-la.
Algumas populações são mais propensas do que outras
De acordo com um relatório da National Organization for Rare Disorders (NORD) nos Estados Unidos, o queratocone surge entre homens e mulheres e também afeta pessoas de diversas origens.
No entanto, eles relatam uma predominância em homens, afro-americanos e latinos. A menor incidência ocorre em diabéticos, mulheres e asiático-americanos.
Os principais sintomas e consequências do queratocone são os seguintes
Quando a forma natural da córnea é alterada, o olho perde a sua capacidade de focalização e a visão é geralmente prejudicada. Ao adotar uma forma cónica, a superfície da membrana não permanece lisa, causando astigmatismo irregular. Por outras palavras, as imagens que observar serão turvas.
Por outro lado, perde-se a capacidade de ver tudo a longa distância com nitidez, limitando o campo de visão ao que está mais próximo. Estes sintomas e consequências do queratocone são facilmente detetáveis num exame oftalmológico de rotina.
Outras manifestações que levam a suspeitar de uma deformação da córnea são, por exemplo, quando vê halos, sente sensibilidade à luz, visão dupla, imagens incompletas ou desfocadas, bem como falhas de visão noturna.
Em alguns casos isolados, a pessoa que sofre de queratocone sofre do aparecimento de uma bolha corneana, uma inflamação causada por fluido acumulado em algumas áreas, o que causa dor e vermelhidão.
Pode levar anos desde a fase inicial até a uma fase avançada da condição. Portanto, há muito que pode realmente ser feito, caso exista um diagnóstico mais cedo.
Quem diagnostica o queratocone? O oftalmologista
Caso tenha algum dos sintomas descritos acima ou tem um histórico familiar desta patologia, a melhor coisa a fazer é ir a um oftalmologista para uma avaliação especializada do seu caso.
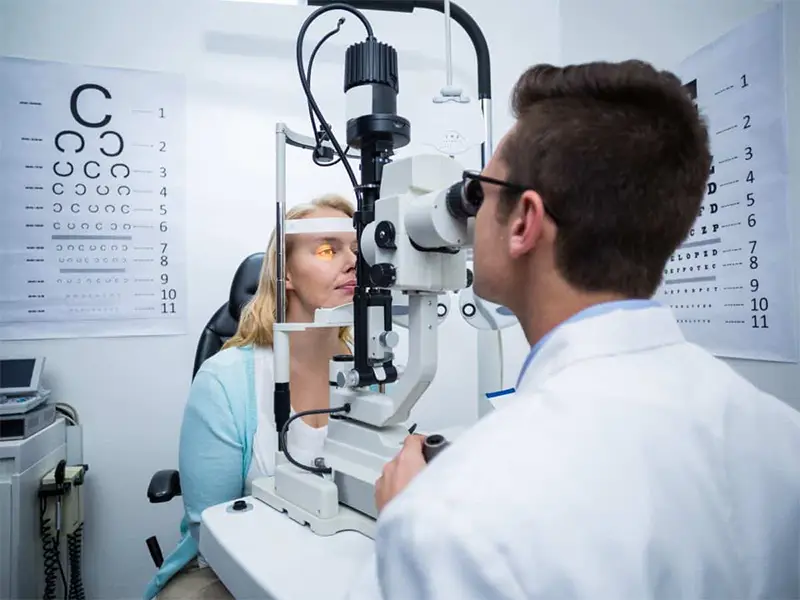
O oftalmologista verificará a sua aparência geral e o funcionamento dos seus olhos, o alcance visual, a resposta a certos estímulos e como os movimentos são produzidos. Usando a tecnologia disponível, o oftalmologista irá investigar o que acontece dentro do globo ocular.
Após uma avaliação oftalmológica completa, geralmente é realizada uma topografia da córnea, o que permite a deteção de queratocone. Ao projetar flashes luminosos sobre a córnea, é possível ver o estado da córnea.
Tratamentos existentes para o queratocone
Felizmente, os pacientes têm uma vasta gama de tratamentos e recursos disponíveis para corrigir o queratocone, desde a adaptação das lentes até ao transplante da córnea para restaurar a visão, caso a condição progrida para uma fase verdadeiramente crítica.
A cirurgia corretiva com laser não é recomendada no caso de queratocone. É por isso que é importante procurar aconselhamento especializado e avaliar minuciosamente o seu estado ocular.
Dependendo de quão avançada é a patologia, uma solução ou outra é utilizada. Nos casos em que as manifestações da doença são mínimas, são usados óculos ou lentes de contacto gelatinosas. Esta é uma solução temporária, devido à mudança de fórmula.
O médico vai procurar o melhor tratamento para cada caso
As lentes de contacto rígidas permeáveis aos gases (RGP) podem corrigir a distorção ocular resultante de uma córnea em forma de cone. O diagnóstico do médico deve prevalecer sobre todas as outras considerações.
Um procedimento que tem sido aprovado pela US Food and Drug Administration (FDA) desde 2004 são anel intracorneanos. Consiste em inserir dois pequenos pedaços de plástico na córnea para aplanar e melhorar a visão.
Também aprovado pela FDA é o uso de ligação cruzada de colágeno, um tratamento em que a riboflavina (vitamina B2) é usada em conjunto com luz ultravioleta para curar e fortalecer o tecido corneal.
São aplicadas gotas que actuam como fotossensibilizador contra a luz UV. Este procedimento ajuda a restaurar o colagénio, o que impede a deterioração do tecido corneal.
Quando é considerado o transplante de córnea?
Nos casos em que o dano é maior e a visão está seriamente comprometida, são utilizados procedimentos cirúrgicos como o transplante de córnea, também chamado de queratoplastia. Isto consiste em substituir o tecido danificado pelo de um doador saudável.
O oftalmologista também pode considerar um transplante de córnea após um processo inflamatório conhecido como hidropisia corneana, quando não há espaço para outros procedimentos.
O queratocone, como qualquer outra doença ocular, deve ser tratado prontamente por profissionais qualificados. A deteção precoce é a melhor estratégia para lidar com as patologias.